Architettura dell’informazione, architetto dell’informazione, Trovabilità. Questi sono i pilastri della progettazione del web moderno. La progettazione di spazi digitali non riguarda solo la trasmissione di immagini e di grafici, ma principalmente la trasmissione di significato. Ciascun elemento, sia strutturale che superficiale contribuisce alla trasmissione di senso e di significato.
L’architettura delle informazioni si occupa di mettere insieme ciascun elemento dell’intero processo di produzione.
Indice della pagina
- Cos’è l’architettura dell’informazione?
- Qual è la definizione di architettura dell’informazione?
- Cos’è in pratica l’architettura dell’informazione?
- Architettura dell’informazione oggi
- Lo scenario. Sovrabbondanza informativa
- A cosa serve l’Architettura dell’informazione
- 8 Principi dell’architettura dell’informazione
- Architettura dell’informazione e content strategy
- L’ architettura dell’informazione per tutti
- Architetto dell’informazione. Chi è?
- Architetto dell’informazione. Cosa fa?
- Formazione per architetti dell’informazione
- Architecta e la comunità di pratica
- Architettura dell’informazione per il world wide web
- Progettazione
- Architettura dell’informazione, architetto dell’informazione e trovabilità
- L’ architettura dell’informazione per la Pubblica Amministrazione
- Una architettura dell’informazione per il brand
- La mia Architettura dell’informazione sonora
- Conclusioni
Cos’è l’architettura dell’informazione?
L’ architettura dell’informazione è la disciplina che si occupa di organizzare le informazioni all’interno di un sito. In particolar modo si occupa di progetti e contenuti digitali. L’architettura dell’informazione si occupa di mettere in relazione i contenuti per creare un determinato contesto e trasmettere un determinato senso. Lo scopo dell’architettura delle informazioni è quello di rendere felici le persone che visitano un sito web.
In altre parole. Dietro ai testi, ai colori, alla grafica, alle stringhe e ai pulsanti c’è una struttura che determina la posizione di questi elementi. Molti di questi elementi sono standardizzati. Per cui abbiamo un logo in alto a sinistra dello schermo e un menù in alto a destra. Sotto questi elementi ci sono altri pezzi. Come un solo articolo o una lista di articoli. E fin qui le cose sono semplici. Le cose si complicano quando la lista di articoli va ad allungarsi. Quando varia il tipo di informazioni a seconda la categoria (cultura, politica, gossip), il formato (testo, video audio). Ed anche quando aumenta la quantità prodotta giornalmente, settimanalmente o mensilmente.
Insomma, più la quantità di informazione aumenta più c’è la necessità di organizzare queste informazioni.
Aggiornamento 15 aprile 2019
Luca Rosati di recente ha aggiornato il suo blog con una guida all’archittura dell’informazione sempre illuminante.
Echo Plus (2ª generazione) – Tessuto antracite + Philips Hue White Lampadina.
Guida all’architettura dell’informazione
E dato che a distanza di anni, ancora non si riesce a spiegare cosa sia l’architettura dell’informazione Rosati sceglie di parlare del perché.
Il ruolo dell’architettura dell’informazione è creare relazioni capaci di ricucire assieme i frammenti d’informazione (prodotti, servizi, esperienze), per restituire loro un contesto, una storia, un senso. Le relazioni sono i legami che danno significato a un insieme di elementi isolati, che trasformano un insieme più o meno disseminato in un sistema. L’informazione in quanto tale si è ormai trasformata in una commodity, una materia prima. Ciò che aggiunge valore all’informazione è la (cor)relazione con altre informazioni, relazione in grado di collocare il frammento in un quadro più ampio, capace di fornire senso.
Architettura delle informazioni di Netflix
Per essere ancor più pratici e concreti Luca Rosati mostra un esempio che conosciamo in tanti, Netflix. Ma lo stesso vale per Amazon Prime o Spotify.
Così Netflix non offre semplicemente un servizio di streaming video, ma una nuova esperienza di visione attraverso un sofisticato meccanismo di correlazione e personalizzazione, che suggerisce in automatico nuovi film da vedere sulla base di quelli già visti. Lo stesso fa Spotify con la musica. Questo è reso possibile da una raffinata architettura informativa soggiacente, che funge da motore di correlazione fra i film o i brani. Anche nel mondo dei media più in generale accade qualcosa di simile. Pensiamo ai fumetti, alle serie tv, ai libri e ai fenomeni di serializzazione e di convergenza che portano ognuno di questi generi a ibridarsi con gli altri generando veri e propri ecosistemi narrativi.
Qual è la definizione di architettura dell’informazione?
La definizione di architettura dell’informazione è inerente alla progettazione di spazi informativi. Attraverso l’uso di metodi di ricerca sulle persone che utilizzano un sito web stabilisce la tipologia dell’organizzazione, i sistemi di ricerca e i sistemi di navigazione. La disciplina è infatti incentrata su categorizzazione, etichettatura e classificazione dei contenuti.
L’arte e la scienza di organizzare ed etichettare siti web, intranet, comunità online e software con l’obiettivo di favorire l’usabilità e la trovabilità (findability). Una emergente comunità di pratica focalizzata nell’applicare all’ambiente digitale i principi del design e della architettura.
L’architettura dell’informazione è una disciplina nata negli Stati Uniti. Per questo motivo molti concetti sono espressi attraverso il gergo anglosassone. Tra gli addetti ai lavori l’architettura dell’informazione si sintetizza con le iniziali IA dall’inglese information architecture. Da non conforndersi con le iniziali AI (artificial inteligence). In Italia le denominazioni sono ancora varie, alcuni la definiscono architettura delle informazioni, altri infoarchitettura.
Information architecture is far more challenging—and necessary—than ever. With the glut of information available today, anything your organization wants to share should be easy to find, navigate, and understand
Jorge Arango
Cos’è in pratica l’architettura dell’informazione?
Qualche anno fa la creazione di un sito web partiva dalla richiesta di un committente che richiedeva un sito web. Lo sviluppatore (colui che scrive il codice) procedeva alla sua realizzazione. Insomma, creava il sito in base alle sue esperienze pregresse e alle indicazioni del committente.
Se si verificavano errori al rilascio, si procedeva alla correzione degli errori, nel tempo. A volte si commettevano errori anche gravi che portavano al rifacimento di sana pianta del sito. Ma appunto sempre imputabili alle indicazioni del committente.
Fino a qualche anno fa questo lavoro funzionava. Perché il committente sapeva cosa volevano i propri clienti. E anche se non lo sapeva imponeva al cliente il proprio prodotto.
Oggi non è più così. E lo sviluppatore, insieme al committente, non possono restare chiusi in una stanza a propinare quello che loro pensano. Le persone vanno studiate, vanno rese partecipi dei processi creativi. Le informazioni sono sempre più mirate alla persona. E siccome è impossibile conoscere bene i bisogni e e le necessità di tutte le persone è necessario fare delle ricerche.
A occuparsi di questa ricerca, per far vivere una esperienza positiva a chi fruisce, del sito, dello spazio, dell’informazione, è l’architettura dell’informazione. La figura professionale di riferimento è l’architetto dell’informazione.
Architettura dell’informazione oggi
L’architettura dell’informazione richiede oggi di capovolgere il processo lavorativo ancora in atto nelle aziende verticistiche. L’architettura dell’informazione mette da parte tutte le richieste del mega direttore e pone in primo piano i bisogni del cliente. Oo addirittura di chi cliente non lo è stato mai. Prima dunque procede a indagare e a fare ricerca sul campo. Poi inizia a mettere su carta e sul web.
Questa ricerca porta a verificare quali sono i bisogni delle persone che frequenteranno il sito. E sarà naturale che vengano fuori anche le opportunità da sfruttare. Dopo la raccolta dei dati, questi dati si analizzano e si studiano. Dai risultati che si evincono si scopre la funzione del sito.
Le indicazioni che l’architetto dell’informazione saranno dunque strutturali. Non riguardano lo studio del linguaggio di programmazione o della grafica. I gusti grafici verranno successivamente o giù di lì.
Una procedura di questo genere dovrà pur sempre superare un test di usabilità. Ma svolgendo questo tipo di procedura, se l’analisi dei dati è stata fatta bene ed è corretta, non dovrebbero esserci errori gravi da correggere. E l’azienda non dovrebbe subire nessun ritardo nel soddisfacimento dei propri clienti.
Lo scenario. Sovrabbondanza informativa
Il modo in cui usufruiamo dei contenuti, oggi, è del tutto innaturale. Siamo sommersi da notizie, informazioni, contenuti. Questi contenuti ci arrivano attraverso i canali più disparati. Siamo spesso soffocati. La velocità non ci aiuta a capire cosa accade. Spesso, per questo motivo cadiamo vittime di fake news credenze, bufale, notizie e informazioni non verificate.
L’architettura dell’informazione si pone lo scopo di dare e fare chiarezza. Luca Rosati, su Nova del Sole 24Ore del 30/10/2016 ne esprime gli scopi.
In una situazione di sovrabbondanza informativa, rendere un’informazione trovabile non basta. Non è più sufficiente. Occorre anche renderla comprensibile, fruibile. Il ruolo dell’architettura dell’informazione è oggi soprattutto questo: costruire relazioni per generare senso, contesto e infine conoscenza.
Una informazione deve essere comprensibile e fruibile.
L’architettura dell’informazione ha un evidente risvolto etico. Il modo in cui architettiamo l’informazione, disponendola all’interno di una rete di relazioni, è strategico. Il come organizziamo un contenuto può essere addirittura più importante del cosa. O, meglio, il come è parte integrante del cosa, perché contribuisce alla sua costruzione.
Il modo in cui strutturiamo l’informazione è parte integrante dell’informazione stessa.

A cosa serve l’Architettura dell’informazione
L’ architettura dell’informazione serve a progettare ecosistemi digitali. Troviamo architettura dell’informazione ovunque. Ma nello stesso tempo l’ architettura dell’informazione è invisibile. C’è sempre infatti una struttura che tiene su un sito web. Diciamo che, l’archittutra dell’informazione è presente anche quando non c’è l’architetto dell’informazione.
L’ architettura dell’informazione serve a mediare tra i bisogni dell’utente e le convenienze del committente. La disciplina ha l’intento di progettare l’esperienza dell’utente. Migliore è l’esperienza dell’utente più il committente (brand) ha un ritorno di immagine e di guadagno positivo.
L’architettura dell’informazione serve a mettere ordine nei pensieri, nello spazio, nelle parole. Avere una organizzazione chiara permette di avere una informazione chiara. E di conseguenza comprendere il contesto in cui ci troviamo.
8 Principi dell’architettura dell’informazione UX
L’architettura dell’informazione per un sito web tiene in considerazione molte cose. La progettazione prevede lo studio del comportamento di chi utilizzerà il sito web e in buona parte studia l’organizzazione delle informazioni in modo logico.
A seconda delle dimensioni di un sito web, l’architettura dell’informazione ha compiti più o meno complessi. La buona riuscita di una struttura può determinare il successo o anche il fallimento di una impresa.
L’architetto dell’informazione Dan Brown ha presentato 8 principi che possono tornare utili per tutti.
Due premesse: la prima è che l’architetto dell’informazione deve avere chiaro la funzione e la funzionalità del sito. La seconda è che l’architetto dell’informazione dovrebbe avere un inventario completo del contenuto.
Detto questo possiamo passare ai principi.
- Argomentii: i contenuti devono essere trattati come elementi vivi che hanno un principio, un loro ciclo di vita e poi anche una fine (se una fine devono avere).
- Scelte: è necessario mantenere il numero delle scelte al minimo.
- Divulgazione: mostrare un’anteprima di ciò che si troverà, aiuta le persone a capire che tipo di informazioni vedrà se compie una determinata azione o se va in profondità del sito.
- Modelli: descrivere il contenuto delle categorie.
- Punti di ingresso: da dove entrano le persone sul sito? Dall’ home page? Da tempo, ormai, le persone usufruiscono di un sito entrando da link diversi dall’ ‘home page.
- Classificazioni multiple: offrire agli utenti diversi schemi di classificazione per esplorare il contenuto del sito.
- Navigazione mirata: tenere la navigazione semplice e mai mescolare cose diverse.
- Crescita: è augurabile che il contenuto del sito web crescerà. È bene assicurati che il sito web sia scalabile.
Architettura dell’informazione e content strategy
Sul web, negli ecosistemi digitali, le informazioni sono persistenti nel tempo. Gli archivi sono un patrimonio per chi usufruisce dei contenuti ma anche per chi li crea. Anzi per chi crea contenuti l’archivio è una immensa possibilità. Federico Badaloni, nel suo libro Architettura della Comunicazione, è chiarissimo.
Senza una strategia che distribuisca e armonizzi in maniera adeguata il lavoro umano e il lavoro delegato ai sistemi tecnologici, però, la potenzialità di questa persistenza vengono dissipate. Questa strategia è il principale oggetto dell’architettura dell’informazione. La disciplina che cerca il modo migliore di strutturare i contenuti e l’ambiente che li ospita. Affinché le persone riescano a trovare le informazioni che cercano; a fruirne nella forma più adatta al contesto nel quale si trovano e a riutilizzarle inserendole in un nuovo complesso di relazioni con altre informazioni.
Solo la struttura interna può dare la possibilità di agire e di trasmettere questa possibilità all’utente. Solo la struttura permette o impedisce determinate connessioni. E sono le connessioni che ci permettono di capire una informazione, una notizia o un sito.
L’architettura dell’informazione ha un ruolo centrale nel determinare l’esperienza che le persone faranno di un complesso di informazioni in un ambiente. Motivo per il quale spesso distinguere tra essa e l’attività di progettazione dell’esperienza utente diviene una questione di punti di vista.
Alla base della disciplina c’è il concetto di user centered disign. Cioè il realizzare ogni progetto coinvolgendo le persone cui è destinato.
L’architettura dell’informazione per tutti
Tutti dovrebbero avere conoscenze di architettura dell’informazione. Molti professionisti svolgono la funzione senza neanche saperlo. Si tratta di tutte quelle persone che ordinano e che organizzano. Professionisti che classificano e riassettano le informazioni, utilizzando metodologie per il soddisfacimento dei bisogni degli utenti.
Tutti possono iniziare a fare esperienza dell’architettura dell’informazione già partendo dall’organizzazione di un menù al ristorante; dalla lettura di una pulsantiera di un ascensore che non identifica il piano terra dal primo piano etc.
Tutte le volte che si nota una mancanza di ordine o una incomprensione logica si fa esperienza dell’architettura dell’informazione.
Mettere ordine al mondo dovrebbe essere compito di tutti. Mettere ordine al mondo significa migliorare la comprensione del mondo stesso.
Architetto dell’informazione. Chi è?
Un architetto dell’informazione, per definizione, è il professionista che progetta le informazioni di un sito.
L’architetto dell’informazione crea, elabora, disegna, prepara, organizza, predispone, imposta il lavoro dello sviluppo di un sito digitale.
Che dietro ad un ecosistema digitale ci sia un architetto dell’informazione non è sempre detto, ma di certo c’è sempre una architettura dell’informazione.
Riprendo quanto dice Luca Rosati. L’architetto dell’informazione è colui che, decidendo la disposizione delle informazioni, costruisce relazioni che generano senso, contesto e, infine, conoscenza. Un sito ben architettato è un sito che è facilmente fruibile e comprensibile.
Architetto dell’informazione. Cosa fa?
Un architetto dell’informazione gestisce un sito web dalla sua creazione all’organizzazione dei contenuto. Applica metodi e sviluppa ricerche che rendono il sito accessibile e comprensibile a tutti. Sul lato business media tra le esigenze del pubblico, di chi legge e dei clienti e dei committenti.
Qualcuno sostiene che nonostante gli studi non si possa diventare un buon architetto dell’informazione. Allora si consiglia magari di affidarsi ad altre discipline, apparentemente, più immediate. Vedi l’ottimizzazione del sito (SEO) e lo sviluppo classico (informatico).
L’ architettura dell’informazione e la sua comunità di pratica ritiene il proprio ruolo rilevante. Pensa che a costruire gli ecosistemi digitali devono essere delle squadre composte da più persone, con competenze diverse, con l’architetto che coordina le operazioni. Non si tratta di escludere ma di includere. Non si tratta di primeggiare o di far primeggiare una figura professionale rispetto ad altre. Si tratta di co-progettare (progettare insieme) un sito (web o fisico) per l’utente.
Formazione per architetti dell’informazione
L’ architettura dell’informazione nasce nel 1994 negli Stati Uniti con lo scopo di migliorare l’organizzazione dei siti web e la “trovabilità” delle informazioni. Questa data si evince dall’anno di pubblicazione del libro detto dell’orso polare – Architettura dell’informazione per il World Wide Web – scritto da Peter Morville e aggiornato nella quarta edizione da Jorge Arango. Nel 1994 il libro più che un punto di arrivo fu un punto di partenza. Il libro, infatti, oggi, nel 2016 alla quarta edizione, raccoglieva e raccoglie esempi di siti web, case history, buone pratiche e indicazioni su cosa è l’ architettura dell’informazione e sulle metodologie da seguire per la realizzazione di un buon progetto.
Per una prima lettura si possono leggere alcuni passi interessanti su Google Books
E non esiste nessun Architettura dell’informazione per il world wide web pdf! Che è tra le query più ricercate su google. Accattativille!
Se volete approfondire poi il tema con altri libri consigliati dagli stessi professionisti potete visitare anche la pagina del blog dedicata ai libri sull’architettura dell’informazione che aggiorno periodicamente.
Come diventare un architetto dell’informazione in Italia
Capire chi è un buon architetto dell’informazione non è facile. In Italia abbiamo bisogno di titoli, del pezzo di carta. Prima viene il pezzo di carta, poi la competenza. Vale più chi ha il pezzo di carta di chi è competente sul campo. Negli Stati Uniti, per esempio, basta avere l’UX-factor.
I percorsi da seguire sono tanti. Yvonne Bindi, autrice del libro Language design: guida all’usabilità delle parole per professionisti della comunicazione in un articolo per l’editore Apogeo racconta come diventare un architetto dell’informazione.
Chi voglia conoscere o approfondire l’architettura dell’informazione deve, infatti, avvicinarsi alla comunità di pratica e qui raccogliere informazioni, spunti, insight per andare avanti.
Percorsi di formazione per architetto dell’informazione in Italia
Spesso vedo molte pubblicità che invitano all’iscrizione ad un corso di architettura dell’informazione. Ma altrettanto spesso non si vedono e non si conoscono chi siano i docenti. Anche se le pubblicità sono molto accattivanti. Un percorso possibile e consigliabile sono i pochi corsi di . La verità è che non esiste un percorso di studi ben definito. Molti corsi si affidano alla buona pubblicità, al buon marketing e alle buone pratiche di SEO. Ma solo due sono i percorsi possibili, validi e consigliabili. Il Master della IULM tenuto dai migliori professionisti italiani e i corsi privati della UXUniversity.
Oppure è possibile seguire il corso in architettura dell’informazione di Luca Rosati, la persona che ha portato l’architettura dell’informazione in Italia. Per il resto se non si riesce a sapere chi siano i docenti o non si riesce a capire chi c’è dietro a determinate organizzazioni è meglio dubitare.
Architecta e la comunità di pratica
Architecta è l’associazione no-profit italiana che riunisce gli architetti dell’informazione italiani. Almeno una buona parte. Periodicamente l’associazione organizza workshop e eventi speciali con lo scopo di divulgare la disciplina in tutte le regioni italiane.
Dal 2006, ogni anno, Architecta organizza il Summit italiano di architettura dell’informazione. Due giorni di incontri e formazione e l’occasione per una conferenza che raccoglie architetti dell’informazione nazionale e internazionale provenienti dall’Information Architecture Institute (che oggi è chiuso).
Ciascuna nazione in momenti e periodi diversi dell’anno organizza il proprio Summit.
Di recente ho anche aperto un gruppo facebook per una comunità di pratica informale legata alla pagina Architettura dell’informazione sonora.
Il Summit italiano di architettura dell’informazione
Gli ospiti del Summit di architettura dell’informazione in Italia sono tanti e di interesse internazionale.
Sul blog ho riproposto gli interventi più interessanti con le mie osservazioni.
Ho pure raccontato le mie esperienze se vuoi conoscere cosa accade e che atmosfera si respira.
WIAD – World Information Architecture Day
Una volta l’anno gli architetti dell’informazione di tutto il mondo si riuniscono in diverse località, nello stesso giorno, per celebrare la pratica e creare eventi di formazione sulla disciplina.
La giornata mondiale ha lo scopo di creare una comunità di pratica dove riunire architetti dell’informazione, user experience designer, content strategy, product manager, sviluppatori, studiosi e studenti. L’idea è quella di divulgare la disciplina e di parlare del futuro dell’architettura delle informazioni. Infatti, sempre più professionisti sono coinvolti nella pratica dell’architettura.
Ogni anno il WIAD ha un tema diverso affrontato in modo originale dalle varie nazioni e città.
Ho chiamato WIAD Italia le tre città italiane che ogni anno celebrano questa giornata. Il blog, per campanilismo, è legato al Wiad Palermo. Ma ovviamente segue il WIAD di tutto il mondo!
Architettura dell’informazione e innovazione sono strettamente legati da una visione: organizzare e migliorare la vita degli utenti, delle persone e dei lettori.
Meg Barbic, Senior User Experience Strategist e Director of Experience Design presso SiteMinder mette insieme in un suo articolo: architettura dell’informazione e innovazione. E mi piace questo parallellismo, perché non tutti riescono a percepire cosa fa e chi è veramente un architetto dell’informazione.
E così ogni architetto dell’informazione ha cercato di dare una risposta. Non certo facile e non certo immediata.
Metafore
Persino sul sito di Architecta si procede per metafore:
Come un vero e proprio mediatore linguistico l’architetto traduce e interpreta le richieste del cliente e le trasmette elaborandole agli sviluppatori. Attraverso gli strumenti [definiti] lavora affinché tutto il team sia orientato alle necessità dell’utente.
Raffaella Roviglioni si chiedeva già qualche anno fa Cosa ci vuole per fare lo UX designer? e, almeno per la mia esperienza, penso non sia cambiato molto.
Cosa dicono gli architetti dell’informazione di se stessi
Più di recente, sempre Raffaella Roviglioni, in una intervista, dice:
Lo UX designer è innanzi tutto un progettista, che si occupa di ideare e strutturare tutti i punti di contatto fra le persone e i prodotti o i servizi che utilizzano. Non si limita quindi a progettare delle interfacce, come comunemente ed erroneamente si pensa, ma provvede anche a raccogliere i bisogni e sondare le capacità delle persone per rendere utili, usabili e gradevoli i prodotti o i servizi che progettiamo per loro.
In effetti, come scrive Maria Cristina Lavazza, il designer cerca il senso delle cose.
La ricerca della felicità
L’architetto dell’informazione cerca il senso delle cose per la felicità degli altri. Stefano Bussolon, psicologo e architetto dell’informazione, che si occupa e si è occupato anche di ricerca della felicità sul web, pone la sua attenzione sul fatto che si tratta di un mestiere di servizio: definendosi il cameriere dell’informazione.
Stefano Bussolon scrive:
Quello dell’architetto dell’informazione è un lavoro che mi piace molto. La cosa che mi piace meno, dell’architettura dell’informazione, è il nome. Perché io non sono un architetto, non mi sento un architetto, e non ho la sensazione di fare architettura.
Poi, un giorno, l’illuminazione. Sarà che da adolescente ho fatto la scuola alberghiera. Insomma, un giorno ho capito. Io non sono un architetto dell’informazione. Io sono un cameriere dell’informazione. E la cosa mi piace, perché un buon cameriere dell’informazione ha capito parecchie cose.
Il senso delle cose
L’architetto dell’informazione cerca il senso delle cose per gli altri e per se stesso.
L’architetto dell’informazione progetta strutture, mette in relazione persone, crea il modo di mettere tutte queste cose insieme.
Gli utenti, i consumatori sono sempre più esigenti, richiedono più valore, significato, e richiedono esperienze positive nella loro vita. Vogliono che le cose difficili diventino facili; ciò che è triste pieno di speranza; vogliono che ciò che è complicato si semplifichi; ciò che fa paura diventi piacevole.
C’è bisogno di UX Designer, c’è bisogno di user experience designer di qualità
Il mondo è sempre più sovrastato da informazioni e l’esperienza degli UXDesigner può aiutare a guidare il cambiamento in atto, attraverso approcci creativi e innovativi per soddisfare e superare le aspettative di chi richiede servizi. In una parola c’è bisogno di persone e professionalità che creino un futuro positivo.
Qual è la prossima evoluzione per il progettista dell’ esperienza?
Meg Barbic propone di aumentare la connessione con l’umanità e il desiderio di innovare in modo etico e con empatia. Grazie a questo desiderio possiamo permettere che valori positivi guidino il nostro successo e quello degli enti che ci circondano. E’ necessario cercare di soddisfare, per quanto possibile, la crescente domanda di esperienza umana positiva. Ma per far ciò l’architetto dell’informazione si deve lanciare in territori sconosciuti, in deserti di conoscenza dove spesso si trova da solo, in zone di pensiero incomprensibili alla maggior parte della gente, e deve sopportare di restare nell’incertezza.
Meg Barbic scrive
Agli UXDesigner non fa paura restare nell’incertezza, perché si fidano del processo di progettazione; questo gli permette di guidare gruppi di persone verso una soluzione. Sono persone che hanno il coraggio di provare cose nuove, e sembrano evolversi e imparare costantemente.
Architetto dell’innovazione?
Per questi motivi gli architetti dell’informazione si possono considerare degli innovatori. Utilizzando la progettazione di una nuova narrazione in un contesto più ampio, possono progettare esperienze umane positive e sostenibili.
Gli architetti dell’informazione (forse) hanno anche il compito di traghettare il maggior numero possibile di persone verso il futuro, verso la conoscenza e l’apprendimento della cultura digitale, in un mondo sempre più complesso che non può e non deve essere semplificato ma che può essere sicuramente meglio organizzato e meglio compreso.
Architettura dell’informazione per il world wide web
Grazie all’ architettura dell’informazione e alla sua evoluzione, oggi, è possibile realizzare un progetto e/o un prodotto seguendo una serie di metodologie che trovano e spiegano le migliori scelte da fare sia per migliorare l’esperienza degli utenti, sia per dare autorevolezza al brand che vuole offrire il miglior servizio al cliente.
I primi studi e le applicazioni dell’ architettura dell’informazione sono rivolti per la maggior parte verso il visuale, ma la sua evoluzione spinge nel considerare l’esperienza umana nella sua totalità coinvolgendo tutti i nostri sensi.
In questo senso ho introdotto la mia architettura dell’informazione sonora.
Che poi è anche architettura dell’informazione conversazionale.

Una nuova disciplina che viene dal passato
Come tutte le discipline che hanno importanza per l’evoluzione dell’uomo e del suo ambiente, l’architettura dell’informazione ha anche un passato e una tradizione. L’architettura dell’informazione non viene dal nulla.
La biblioteconomia
Una delle sue radici si trova nello studio della biblioteconomia.
Secondo Vincenzo Freda, bibliotecario della biblioteca di area di Scienze sociali dell’Università Federico II di Napoli, la definizione di biblioteconomia non è univoca.
Trovare una definizione unica e completa della biblioteconomia non è facile a causa dei diversi piani di predicabilità del termine. Stando all’etimologia, il nome vuol dire “ordinamento della biblioteca” e per un certo periodo ha designato l’insieme delle prescrizioni e delle attività connesse alla descrizione dei documenti. Ma questa accezione non ne esaurisce l’orizzonte semantico che via via si è arricchito di altri contenuti, come la formazione delle raccolte, la tutela e la conservazione del patrimonio fino ad includere in epoca più recente i temi della gestione della struttura e dei servizi, che sono entrati a far parte a pieno titolo del dominio disciplinare della biblioteconomia.
Per quanto ci riguarda a noi interessano gli aspetto dell’organizzazione della conoscenza, del sapere, dell’informazione appunto.
Infatti, due sono le aree di particolare interesse per l’architettura delle informazioni: l’arte della catalogazione e l’archivistica.
Catalogazione e archivistica
La catalogazione è il processo che porta alla creazione dei metadati e all’assegnazione del contenuto, attraverso tag e/o categorie, che servirà per trovare in futuro l’informazione.
L’archivistica, invece, è il processo che permette la costruzione e la cura degli archivi dove si trova l’informazione. Questi archivi potrebbero essere modificati a seconda dell’uso che se ne fa.
Entrambe le due aree possono essere riconducibili all’esperienza degli utenti. L’obiettivo dell’architetto dell’informazione, infatti, deve essere quello di creare un’architettura dell’informazione che permetta la trovabilità delle informazioni utili all’utente.
Psicologia cognitiva
Sarah Menini spiega(va) in 6 articoli (Articolo non più disponibile) “Il ruolo della psicologia cognitiva nell’usabilità dei siti web”.
Nella sua introduzione la Menini, neuropsicologa, parte dal concetto di usabilità.
La definizione più accettata di usabilità fa riferimento alla norma ISO 9241. L’usabilità viene definita come il “grado in cui un prodotto può essere usato da particolari utenti per raggiungere certi obiettivi con efficacia, efficienza e soddisfazione in uno specifico contesto d’uso.”
E poi rimanda al buon Jackob Nielsen.
L’utente deve essere al centro del progetto perché lo scopo di un sito è comunque quello di soddisfare le esigenze dei suoi fruitori. Jackob Nielsen (2000) afferma: “Nel vecchio mondo ? le cose andavano nel modo seguente: prima un utente pagava il prodotto, e solo dopo si accorgeva che era difficile da usare. ? Nel Web la situazione è ribaltata. L’usabilità è la prima cosa con cui l’utente ha a che fare quando arriva in un sito. Prima di decidere veramente di spendere i loro soldi, gli utenti devono navigare in un sito e trovare i prodotti che cercano. L’usabilità è la prima cosa anche se un sito non sta cercando di vendere un bel niente.” (pp. 388-389)
La psicologia cognitiva come funziona la mente
L’architettura dell’informazione prende spunto dalla psicologia cognitiva osservando gli elementi che influenzano la struttura o il modo in cui devono essere strutturate le informazioni.
Attenzione, percezione, memoria e organizzazione della conoscenza, rappresentazioni mentali, linguaggio, lettura e comprensione del testo sono i presupposti per interagire con un sito web o un’applicazione.
Una buona architettura dell’informazione fa corrispondere le informazioni con i modelli mentali dell’utente. O almeno ci si avvicina.
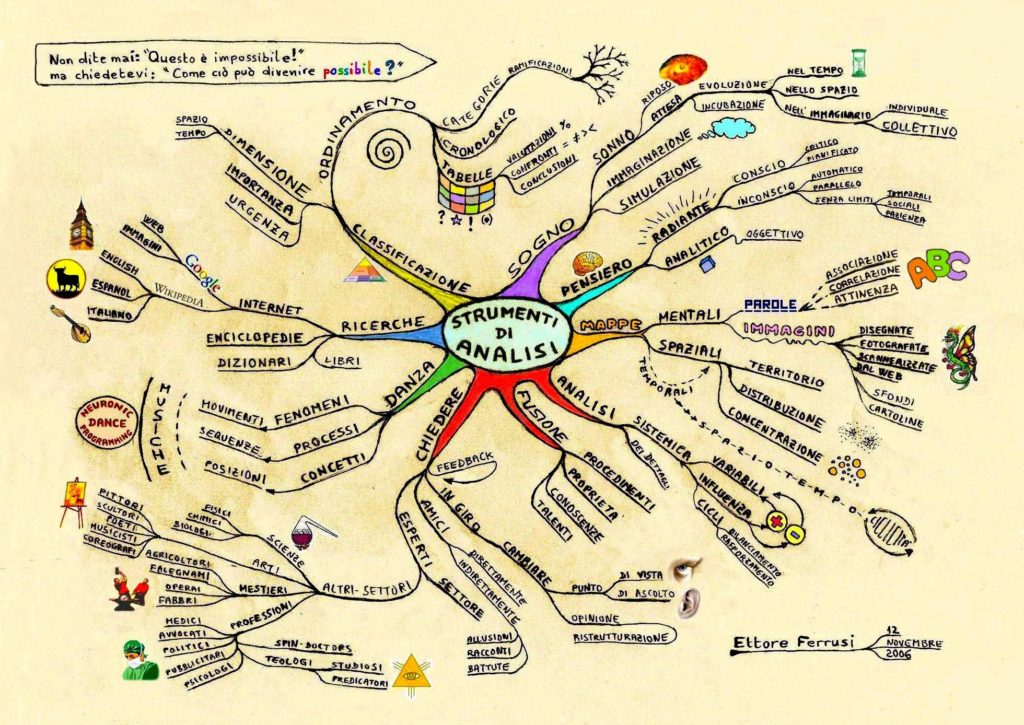
Progettazione
L’architettura dell’informazione è progettazione, progettazione di ecosistemi digitali. In un sito ben progettato l’utente troverà le informazioni utili per i suoi bisogni. All’interno del sito troverà le relazioni più significative e rilevanti per l’uso che ne vuole fare.
- L’ architettura dell’informazione è un modo per progettare degli atti di comunicazione, è una disciplina nata per organizzare e progettare siti web e che oggi si è sviluppata nell’ organizzare atti di comunicazione nella realtà, negli spazi fisici, progettandone le informazioni all’ interno.
- “Altro modo di definire la disciplina è User Experience Design cioè la progettazione dell’esperienza che faranno gli utenti di quel sito virtuale o reale.”
- Federico Badaloni, in #glocal15
Noi non siamo l’utente medio
Per progettare bene è necessario applicare diverse tecniche di ricerca che precedono lo sviluppo vero e proprio. Queste tecniche sono state estrapolate da diverse discipline. Trasversalmente, l’architetto dell’informazione fa ricerca etnologica, questionari, interviste, creazione di personas, card sorting e così via.
I vantaggi per fare questo tipo di ricerca sono tanti. In primo luogo significa creare il sito che è utile e funzionale per l’utente che ne farà uso. L’architetto dell’informazione evita di creare il sito che “piace” (solo) al committente. Principalmente perché un sito web non deve piacere, deve essere utile. Unire, o meglio, trovare la giusta collocazione del sito tra i bisogni e l’utilità dell’utente e i bisogni del committente, è compito arduo. Ma questo porta profitti e vantaggi ad entrambe le parti.
TASSONOMIA e METADATI
Per definizione la tassonomia, dal greco táksis “ordine, disposizione”, è il metodo di descrizione e classificazione dei corpi organici e inorganici. Una tassonomia è un insieme di parole e/o informazioni che ci permettono di contraddistinguere un luogo o un sito digitale secondo l’ordine, le categorie, il genere, la specie. La tassonomia ci permette di distinguere e classificare. L’ architettura dell’informazione ha fatto propria questa definizione; e, infatti, ci si occupa, anche, della classificazione, nomenclatura e descrizione di informazioni, dati e conoscenze.
Avere una tassonomia chiara, limpida e precisa permette all’utente di capire in quale contesto si trova e di cosa parla quel sito. Attraverso la tassonomia comprendiamo il significato di un sito web o di un luogo. Attraverso le parole che un luogo ci trasmette ne comprendiamo il contesto.
Un architetto dell’informazione sceglie le tassonomie più appropriate per un sito web o per un’applicazione in base al modello mentale del proprio target di riferimento.
La scelta dei Tag è al centro di questo lavoro di ricerca.
Architettura dell’informazione 3.0
“L’ architettura dell’informazione si pone come possibile collante fra i vari contesti di interazione uomo-informazione, da quelli fisici a quelli digitali e viceversa
(Luca Rosati, in Trovabilità)
ARCHITETTURA DELL’INFORMAZIONE PER I MOTORI DI RICERCA (SEO)
Mi occupo di SEO da quando gestisco questo blog. Gli specialisti di SEO quando sentono un architetto dell’informazione parlare di SEO storcono il naso. Personalmente ne parlo perché ne ho, adesso, cognizione di causa. Quanto meno, ogni giorno mi incontro e scontro con la SERP di Google.
In questa sede io vorrei chiarire quello che per me è un equivoco, tra l’altro, alimentato proprio da alcuni SEO specialist. E che, magari, per forza di cose, si posizionano prima di questo o di altri blog meno ferrati nella SEO. L’equivoco, a mio avviso, nasce dall’ equivoco tra due parole che affrontano lo stesso problema da punti di vista diversi: ricercabilità e trovabilità.
- L’ Architettura dell’informazione si occupa della TROVABILITA’ delle informazioni.
- La SEO si occupa della RICERCABILITA’ di un sito o di una pagina o di una informazione.
Architettura dell’informazione, architetto dell’informazione e trovabilità
Trovabilità
L’ architettura dell’informazione si occupa di progettare e organizzare le informazioni in un contesto. La disciplina serve per progettare, creare, disegnare la struttura di una homepage o di una pagina per favorire l’utente a trovare un’informazione. Per trovare un’ informazione su un sito deve essere chiaro il contesto, di cosa si occupa il sito e quali azioni l’utente può eseguire al suo interno.
L’architetto dell’informazione si mette a lavoro quando non c’è niente. Parte da un’idea e da un obiettivo e realizza un progetto. Il progetto viene sviluppato da un informatico che lo trasforma in un sito web. Un copy inserisce i contenuti di base e a questo punto interviene la SEO, ossia l’ottimizzazione di un sito per la ricerca.
Affordance
Per spiegare meglio la trovabilità ci è utile riprendere il concetto di affordance. Si tratta di un termine inglese, intraducibile. Sarebbe la naturale qualità di un oggetto che rende se stesso riconoscibile. Ossia l’oggetto, con la sua forma, fa capire a cosa serve. A prescindere dalle informazioni che ci restituisce. Traslato sul digitale, l’affordance è la capacità del sito web di far capire a cosa serve e come puoi utilizzarlo.
Un esempio ci aiuta a capire meglio. Se prendiamo un oggetto tagliente, a prescindere dalla sua forma, lunghezza, pesantezza; a prescindere dal materiale di cui è fatto, di pietra, di osso, o di metallo; a prescindere da tutto questo, comprendiamo a cosa serve e come possiamo utilizzarlo.
Questo è l’obiettivo dell’architettura dell’informazione. Dare all’utente la possibilità di capire senza spiegazione in quale sito si trova; all’interno di quale contesto e come può utilizzare al meglio quel sito o app o pagina.
Ricercabilità
La SEO si occupa di ottimizzare un sito web per la ricerca dei motori di ricerca. Non si occupa della struttura architettonica del sito. In un progetto ideale, il team di sviluppo dovrebbe lavorare in contemporanea. Solo per essere più chiari, dico che, la SEO interviene dopo che il sito è stato progettato.
La SEO migliora lo sviluppo del codice (spesso astruso) e dei contenuti del sito web (spesso scritti in modo personalizzato). La SEO rende più facile il lavoro dei bot o spider dei motori di ricerca, che troveranno più facilmente quel sito o quella pagina che noi cerchiamo; perfeziona il sito rispettando tutte le regole e gli algoritmi dettati dai motori di ricerca. Siccome il 90% delle ricerche è fatto su Google, il 90% di chi fa SEO rispetta e segue le regole di Google.
Fare SEO significa, dunque, fare in modo che, attraverso un sito, l’informazione sia facilmente ricercabile da un motore di ricerca. Di conseguenza, più è facile per il motore di ricerca ricercare l’informazione, più sarà facile per l’utente trovare quel che cerca. Se non rispetti le regole del motore d ricerca sei fuori.
Informazioni come pulsanti
Nei test di usabilità, molto spesso, si assiste ad utenti che non trovano il pulsante dove registrarsi o dove cancellarsi da una newletter. L’utente naviga inutilmente avanti e indietro da alcune pagine senza riuscire a completare l’operazione. O senza riuscire a realizzare il compito che gli viene affidato. Quando accade questo significa che la realizzazione di quel sito non ha previsto una ricerca sull’ architettura dell’informazione.
Google, o il motore di ricerca che usi, non ti aiuterà mai a trovare il pulsante per cancellarti da una newsletter su un sito. E non rientra nei compiti del SEO modificare la posizione di un tasto da un punto ad un altro.
Trasversalità per un web migliore
Se poi molte professionalità sul web sono trasversali e molti professionisti posseggono più competenze questo non interferisce con le definizioni e i ruoli di ciascuna professionalità o disciplina.
In conclusione, entrambe le discipline, Architettura dell’informazione e SEO, vogliono che l’utente trovi quel che cerca; entrambe sono impegnate nel mettere l’utente al centro della loro attenzione; entrambe si impegnano alla costruzione di un web migliore. Le due discipline svolgono questo lavoro in punti del processo di realizzazione differenti.
L’architettura dell’informazione per la Pubblica Amministrazione
Il governo italiano, dal suo sito, ha lanciato le linee guida dell’architettura dell’informazione per la pubblica amministrazione. E ripercorre i fondamentali della disciplina.
Le persone usano un sito web di una Pubblica Amministrazione principalmente per trovare informazioni, soluzioni a problemi, accedere a servizi online. Un sito in cui l’informazione è ben organizzata determina una diminuzione di:
- Richieste di assistenza attraverso call center, email, telefono, …
- Tempo e costi di gestione del sito
- Attività di re-design del sito
Trovo positivo che il Governo volga la sua attenzione all’architettura dell’informazione. Nella speranza, poi, che queste direttive siano raccolte dai comuni. Questo potrebbe essere l’inizio dell’innovazione del nostro Bel Paese.
Altri temi di sviluppo potrebbero essere:
L’architettura dell’informazione in situazione di emergenza
L’architettura dell’informazione, in situazioni di emergenza così come nella vita quotidiana, lo ripeto ancora una volta, ha lo scopo di migliorare la vita di tutti i cittadini.
Durante un’emergenza, come quella di un terremoto, nella valanga di notizie che si accavallano, tra verità e bufale, l’architettura dell’informazione può aiutare a trovare meglio le informazioni utili e più rilevanti.
Il contesto
In un momento di emergenza, chi è al centro del ciclone, non pensa proprio ad un sito web o al proprio collegamento con twitter. Tra l’altro, in questi momenti, le infrastrutture della comunicazione sono tra le più fragili. E le comunicazioni, appunto, si interrompono.
Eppure la gente vuole sapere. Gli abitanti del posto vogliono informazioni e notizie. Chi vive nei dintorni e nella stessa Nazione vogliono ricostruire ciò che è accaduto.
La comunicazione, l’informazione corretta sono necessari, in questi momenti. Un giornalismo capace di affrontare le emergenze dovrebbe essere di servizio.
Ricostruire cosa è accaduto, ricostruire il contesto, potrebbe essere la base per mettere in moto le buone pratiche senza dover ricominciare sempre da capo. Istigare le istituzioni ad una campagna di prevenzione sul territorio, far maturare la consapevolezza di dove si è costruito. Potrebbe essere un buon inizio.
Da dove cominciare?
Basterebbe guardare una mappa geografica fisica e ricordare come si sono create le Alpi per capire quali sono le zone sismiche in Italia. Lo insegnavano, qualche tempo fa, nelle scuole elementari. Si chiamava Geografia.
Rosa Maria Di Natale segnala la mappa del pericolo sismico italiano dell’inchiesta di datajournalism “Pericolo Italia” a firma di Rosa Maria Di Natale e di Lucia Schirru, dove era possibile verificare tutti i comuni italiani.
L’inchiesta è stata pubblicata dai quotidiani locali del Gruppo Espresso e da Valigia Blu lo scorso ottobre, ma si tratta, a mio parere, di un’inchiesta che meriterebbe di essere portata avanti nel tempo.
Terremoto centro Italia
In questi giorni è stato segnalato da più parti un progetto relativo al terremoto del centro Italia del 24 agosto 2016. Si tratta di un progetto, reperibile alla URL https://www.terremotocentroitalia.info, che è nato per condividere info utili e possibilmente verificate sul Terremoto del 24 Agosto 2016 (aggiornato al terremoto del 26 ottobre e che dovrà essere aggiornato, ancora, purtroppo, a quello del 30 ottobre 2016).
Ciò che mi pare interessante è la possibilità di poter costruire mappe partecipate per offrire informazioni dirette e notizie utili sui servizi a disposizione.
Il progetto non vuole in alcun modo sostituirsi a fonti istituzionali di informazione a cui rimandiamo caldamente per l’attendibilità. Il progetto si pone come scopo quello di aggregare e non disperdere contenuti utili a tutti provenienti da fonti di varia natura (ufficiali e non) al fine creare valore in un momento di crisi per il paese.
Un progetto spontaneo, nato dal basso, che da la parola a chi ha informazioni dirette e con il quale si possono mantenere le relazioni sociali del territorio.
IA in situazioni di emergenza
Le parole
La scelta delle parole è importante. Ogni giorno giornali e giornalisti ci abituano al sensazionalismo. Tutto è eclatante, eccezionale. Ogni notizia di cronaca, quotidianamente, è una emergenza, un allarme. E poi, quando arriva la vera emergenza? Non si trovano le parole.
Giovanna Cosenza, studiosa di semiotica nei nuovi media, a tal proposito si chiede “è proprio necessario indugiare sulle storie che coinvolgono i bambini?”
È sempre molto difficile, per tutti, trovare, scrivere, pronunciare parole giuste, delicate, opportune quando si verifica una tragedia come quella che si è abbattuta sull’Italia tre notti fa. Detto questo, anche in questi giorni, come spesso purtroppo è già accaduto in occasioni analoghe, i media italiani, i politici, le figure pubbliche, i commentatori e le commentatrici non danno sempre il meglio di sé. E non mi riferisco solo a gaffe eclatanti – che pure ci sono state – ma a sfumature, allusioni, impliciti, telecamere che indugiano dove sarebbe stato meglio lasciar perdere, domande vacue e/o retoriche, battutine che si potevano evitare.
L’architettura dell’informazione
Superata la fase di emergenza, la ricostruzione passa anche dal web, dalla comunicazione.
Quali le connessioni e le correlazioni messe in moto? Com’è andata la ricostruzione negli altri luoghi dei disastri precedenti? Cosa si è fatto? Cosa ancora deve essere fatto? Quali connessioni i giornali hanno fatto e stanno facendo sui loro siti? Quali pagine sui terremoti sono state aggiornate e migliorate rispetto alle nuove informazioni? Cosa abbiamo imparato in più, oggi?
Una buona architettura dell’informazione di concerto con chi produce informazione risponderebbe facilmente a queste domande.
Alberto Puliafito, in un articolo (oggi non più disponibile sul web) in cui parlava di come il giornalismo potrebbe affrontare l’informazione di emergenza, scrive anche sul rilievo dell’Architettura dell’informazione per la costruzione di siti web utili.
Anche l’architettura dell’informazione deve essere progettata accuratamente: ci vuole una mappa, una struttura non ridondante, poche pagine di un sito, chiare. Quel che vogliono sapere le vittime di un terremoto è, generalmente e chiaramente, superato l’immediato:
– quanto tempo rimarranno in tende e alberghi
– che tipo di risarcimento avranno
– quando inizierà la ricostruzione
Ma l’architettura dell’informazione in situazioni di emergenza potrebbe anche andare oltre.
Fin da subito si potrebbero raccogliere le testimonianze di chi ha già vissuto un terremoto in passato. Sarebbe utile scoprire tutti i bisogni che hanno i terremotati dopo la prima emergenza. Quali contributi potrebbero essere dati dalle tecnologie che abbiamo a nostra disposizione? Cosa accade quando si spengono i fari dei mass media? Cosa la popolazione si aspetterebbe?
Airbnb: un esempio concreto
Airbnb ha messo a disposizione una pagina per l’emergenza dove si uniscono le persone che hanno bisogno di una casa e chi ha la possibilità di offrire un alloggio gratis.
Per un sito come quello di Airbnb, dove si punta ogni giorno ad un esperienza dell’utente sempre positiva, non è stato difficile declinare il proprio sito commerciale in una iniziativa senza scopo di lucro.
Ci sono e ci possono essere altri esempi come questo?
E Domani?
Per questa tragedia, pare che la macchina dello Stato e della Protezione Civile, stiano funzionando al meglio. Tutte le polemiche sono state messe a tacere. Il momento del dolore lo ha richiesto. Ma questo non può bloccare il flusso di pensiero e di riflessione sul tema. Il dubbio è legittimo. La mancanza di fiducia diffusa nell’informazione come nella politica è evidente.
Perché di ricostruire la fiducia (perduta) dobbiamo parlare.
Non possiamo dimenticare le risate e la macabra organizzazione di chi festeggiava i precedenti terremoti. Sapere che l’antimafia è in campo è la conferma che viviamo in un contesto malato, non solo una garanzia. L’Italia è un Paese profondamente corrotto. Tacere questo significa esserne, semplicemente, complici.
Le nuove tecnologie, le relazioni e le condivisioni, possono avere un ruolo fondamentale: permettere a tutti di aiutare chi ha bisogno e di vigilare su quello che si farà, da qui ai prossimi mesi. Le nuove tecnologie permettono di ripartire dal basso senza aspettarsi nulla dall’alto.
Da qui ripartire per la costruzione di fiducia, nei giornalismi locali, nelle istituzioni che spesso non hanno i mezzi per affrontare problemi così capillari. Ricostruzione a 360 gradi: un tessuto sociale solidale del fare senza assistenzialismo. Ricostruire le relazioni sociali dei territori, far emergere i valori e il valore delle popolazioni coinvolte. Ripercorrere le buone pratiche di ricostruzione di altri territori.
E’ necessario progettare esperienze che facilitino il raggiungimento di questi obiettivi.
Le risposte non possono essere date sull’onda dell’emozione. Però fin da adesso si può cominciare a studiare, a progettare e ad agire. Ci vorrà tempo. E speriamo che le risposte e i fatti arrivino prima della prossima tragedia e della prossima emergenza.
Per il bene di tutti.
Ti potrebbe interessare vedere il Trailer di Comando e Controllo.
E tu hai altre osservazioni sull’ Architettura dell’informazione in situazioni di emergenza?
Sanità e Architettura dell’informazione
Sanità e Architettura dell’Informazione hanno entrambi bisogno l’uno dell’altro. La Sanità ha bisogno di architetti dell’informazione almeno quanto ha bisogno di medici. Ne sono convinto avendo avuto a che fare, purtroppo, con il sistema sanitario regionale siciliano.
Mala sanità
Gli ospedali sono pieni di bravi medici che fanno ogni mattina il loro lavoro. Probabilmente ci sono pochi infermieri, le strutture sono quelle che sono, ma se si va in un ospedale italiano/siciliano bene o male hai ancora una assistenza. Non trovi sempre la cura. Ma questa è una questione di cui non sono affatto competente e riguarda, appunto, la Medicina.
In questo post parliamo di Architettura dell’Informazione. Sta volta senza sonorità.
Gli ospedali funzionano
Dal punto di vista delle relazioni e di scambio di informazioni l’ospedale è un luogo straordinario. Le dinamiche presenti al suo interno sono rilevanti. Il senso di appartenenza, il pathos e la simpatia che si creano al suo interno sono straordinari. La condivisione del dolore crea relazioni anche tra sconosciuti. E quindi si tratta di un contesto e un luogo che meriterebbe ricerche approfondite sull’intera struttura e sui singoli reparti.
Quello che più dispiace è che gli ospedali sono vittima dei giochi di potere (politico economici) e su questi giochi si basa il mantenimento o la chiusura di reparti o intere strutture. A questo si aggiunge anche l’uso del servizio pubblico a fini personalistici. Ma a tutto questo si richiede un cambiamento cultural-economico che non è voluto da nessuno. Né dall’alto, né dal basso.
Gli ospedali funzionano, funzionano ovunque.
Se gli ospedali funzionano, i medici sono presenti e molti lavorano con dedizione, perché si parla spesso di mala sanità? Perché l’opinione pubblica da ragione a chi pensa che la Sanità non funzioni?
Io mi sono dato due risposte:
- I giochi di potere sono palesi. Le scelte sono palesemente politiche e gli utenti non possono influenzare questi giochi.
- Manca una architettura dell’informazione funzionale, manca la progettazione delle esperienze e della diffusione delle informazioni utili agli utenti.
Alla prima risposta non ho soluzioni. O meglio penso che il voto e la rinuncia alla paura del “un giorno avrò bisogno anch’io” potrebbero essere l’inizio di un percorso. Tra-lascio a chi è impegnato politicamente di trovare le soluzioni adeguate che i comuni utenti vedono ogni giorno disattese.
Alla seconda risposta invece propongo come soluzione la progettazione di una o più User journey maps adeguate.
User journey maps
Maria Cristina Lavazza definisce le user journey map come mappe speciali per esperienze felici. Aggiungo io che magari, nella malattia non ci si augura proprio la felicità ma almeno la serenità. Avere un’esperienza quanto più serena e senza ostacoli già aiuterebbe a svolgere tutte le operazioni necessarie per il raggiungimento del servizio ed affrontare le malattie con più ottmismo. Sempre Maria Cristina Lavazza in un altro articolo riguardante la progettazione dei servizi pubblici scrive:
Il futuro del nostro Paese dipende da molte cose, ma un ripensamento della pubblica amministrazione è divenuto un asse portante.
Il service design (SD) applicato ai servizi pubblici è sicuramente una delle risposte possibili.
E conclude:
Il governo italiano potrebbe partire proprio da questo modello che presuppone un cambiamento molto forte, ma potrebbe essere il primo passo verso servizi migliori, cittadini migliori, un paese migliore.
Nella condivisione del dolore, che si può saggiare nei corridoi e nelle sale d’attesa degli ospedali, ho avuto modo di testare altri utenti e verificare che le esperienze negative sono molto diffuse. E voglio sottolineare che il malcontento si basa proprio sui tempi di “viaggio” verso i servizi che sono esistenti. Gli utenti degli ospedali non si lamentano dei servizi assenti ma si lamentano di non poter raggiungere facilmente i servizi che ci sono.
La PA italiana da riformare
Ripropongo la lettura di un testo di Gianluigi Cogo che sottolinea le difficoltà della Pubblica Amministrazione ad auto riformarsi per migliorare i servizi. C’è necessità di nuove competenze trasversali che affianchino le competenze e i professionisti del management.
Mi auguro che qualche dirigente rubi a piene mani da questo post. Che prenda a pretesto l’architettura dell’informazione. Che rinunci per un po’ al caos costituito e migliori la vita di centinaia di utenti.
L’architettura dell’informazione migliora la vita degli utenti, non quella degli architetti dell’informazione.
Il sistema sanitario risponde ai bisogni dell’utente?
Nella scala di Maslow il bisogno di salute, della sicurezza fisica, è al secondo posto dei bisogni umani. Subito dopo i bisogni fisiologici abbiamo il bisogno di stare bene fisicamente. Quindi l’attenzione di qualunque utente, di qualunque classe sociale, di qualunque strato della popolazione, è massima. Considerate che dopo questo bisogno, al terzo posto abbiamo il bisogno di amore e appartenenza. Un bisogno importante, certamente, ma che già potete capire meno rilevante rispetto ai primi due. Una persona può scegliere di restare da solo per tutta la vita o di non fare mai parte di associazioni o gruppi di persone. Una persona può scegliere nella vita di isolarsi. Ma avrà sempre e comunque bisogno di salute e conseguentemente di un medico.
Non c’è dubbio che politici e medici siano al corrente di questo bisogno primario. Entrambe le categorie, spesso coincidenti nelle stesse persone, sono al corrente di quanto la popolazione, dal basso, abbia necessità di Salute e di Ospedali. Non voglio occuparmi delle mancanze, ma dove ci sono le presenze, anche minime, è necessario migliorare l’esperienza dell’utente.
Architettura dell’informazione sanitaria
La Sanità ha bisogno di architettura dell’informazione, ha bisogno di riorganizzare le informazioni che vengono date, ha utenti che hanno un bisogno essenziale da soddisfare. Ospedali e medici hanno le risposte, più o meno giuste da dare. Queste risposte devono essere non solo comunicate ma anche facilmente raggiungibili dagli utenti. Purtroppo questo non accade sempre. Spesso questo ingranaggio si inceppa in alcune parti.
Chi entra in un ospedale non entra con curiosità o con spirito di avventura. Chi entra in un ospedale entra con deferenza, con paura; o peggio ancora, in stato di emergenza. L’ospedale è un contesto dove tutti hanno bisogno di qualcosa o di qualcuno.
In un ospedale, al minimo della salute, si tratta quasi sempre della vita o della morte di persone.
La soluzione sta nel verificare l’attuale experience map di ciascun paziente e correggere i fattori che non funzionano.
La experience map: un’esperienza personale
Di seguito ho disegnato le due mappe che ho percorso personalmente e che genericamente seguono anche altri utenti. Nel tempo mi occuperò anche di verificare altre mappe e poter estrarre considerazioni generiche e non solo personali.
User Journey Map > Dal medico di base allo specialista e concludere in Farmacia.
User Journey Map > Dalla prescrizione delle analisi alla diagnosi dello specialista.
Le due mappe sulla carta indicano i vari touchpoint che ho percorso e le due scelte che mi sono state offerte. Personalmente ho seguito il percorso pubblico.
Considerazioni
In realtà queste mappe non sono così lineari come appaiono. Anzi. Numerosi possono essere i rimpalli tra i vari touchpoint. I tempi di percorrenza tra un servizio e l’altro possono essere molto lunghi. Questo implica in fase di emergenza un grosso dispendio di energie e di sforzi.
Per percorrere la seconda mappa ho impiegato due settimane. Da tenere esclusi i tempi di attesa per l’esame.
Sanità e Architettura dell’informazione
E’ facilmente comprensibile dunque che, se ci si occupa ogni giorno di un malato e del disbrigo pratiche, impiegare due settimane per ottenere un appuntamento sono un arco di tempo infinito. Qualcosa non va. A volte la soluzione potrebbe essere quella di un centralino più efficiente; di una formazione di base per tutti gli operatori. Di aggiungere un format online. Dove segnalare i problemi del medico di base? Dove poter dare un feedback sul servizio?
E ricordo che, non deve trattarsi di un feedback di denuncia ma di un feedback propositivo. Sono certo che tra ricoverati e gente di passaggio in molti sarebbero felici di raccontare la propria proposta migliorativa basata sulla propria esperienza.
Nomenclature e tassonomie
La nomenclatura sanitaria è stata modificata in tutta Italia, in tutte le Regioni. La nomenclatura è stata modificata dai funzionari della Regione con minimi interventi dei medici di base. Quale formazione è stata data ai medici di base? Gli specialisti devono dare informazioni al riguardo? Almeno conoscere i codici degli esami che prescrivono? No? Perché no?
Qualcuno dei burocrati che ha disegnato, anche idealmente, la journey map del paziente e dei suoi famigliari, l’ha percorsa personalmente? Qualcuno ha preso in considerazione l’esperienza dell’utente? E’ stato valutato chi è l’utente dell’ospedale? E’ il paziente? Si presuppone che il paziente si ammali e si auto curi? E se il paziente avesse, invece, una malattia invalidante? Se il paziente non fosse in grado di auto-curarsi? E se il paziente non fosse auto munito? Quali sono i mezzi pubblici per raggiungere l’ospedale?
L’utente è un familiare? Si presuppone che il familiare abbia una vita privata? Oppure si presuppone che il familiare si occupi 24 ore su 24 del paziente?
Tempi
Se si pensa che per ottenere un appuntamento sono necessarie 2 settimane di lavoro, è facile pensare e concordare sul fatto che la Sanità e il Sistema sanitario non funzionino.
Eppure non mi sento di dire che la Sanità non funzioni. Arrivato ai reparti, ho sempre trovato medici e infermieri altamente professionali e preparati, accoglienti e con molta cura dei pazienti. Quindi, nonostante tutte le difficoltà, queste persone lavorano, hanno a che fare con esseri umani e con la loro vita e questo conta.
A volte sbagliano, è vero; innegabile. Quando sbagliano spesso l’errore e l’incompetenza sono mortali. Ma la denuncia deriva anche e principalmente da quei tempi biblici che si impiega per arrivare, ripeto, al servizio. E il fattore tempo in certi casi è vitale.
Oggi abbiamo tutti a disposizione strumenti e tecnologie che possono ridurre notevolmente questi tempi. Non usarli, non sfruttarli è un crimine.
Conclusione sulla IA sanitaria
Una struttura ospedaliera è un contesto complesso. Un ospedale ha bisogno di architetti dell’informazione. Le informazioni non possono essere sparse, raccattate in posti completamenti diversi. Se qualcosa si trova su internet non basta e su internet si trova pochissimo. I pazienti, in italia, la maggior parte dei pazienti che hanno bisogno del servizio pubblico sono fondamentalmente analfabeti e analfabeti digitali. L’utenza ha bisogno di guide grafiche sicure, cartacee, messe a disposizione di tutti, ben in mostra nei reparti. C’è bisogno di pannelli, di video che spieghino cosa fare.
C’è bisogno di ordine, di creare nomenclature chiare, esplicative.
E’ necessaria una formazione continua per i medici di base e specialisti. In molti non sono più dei ragazzini, non tutti sono adeguatamente informatizzati. Gli strumenti e i programmi messi a loro disposizione sono stati testati per l’usabilità?
Purtroppo non ho potuto eseguire un test adeguato ma secondo me qualche errore di usabilità è presente. Su prescrizioni rare ci sono delle incongruenze. I mutamenti legislativi sono più veloci degli aggiornamenti informatici.
Insomma, l’architettura dell’informazione potrebbe migliorare notevolmente la qualità del servizio. L’usabilità dei programmi in uso potrebbe velocizzare notevolmente i tempi di risposta. L’architettura dell’informazione potrebbe non solo migliorare la qualità di vita ma anche salvare la vita a molti cittadini.
In questo caso, più che mai!
AGGIORNAMENTO architettura sanitaria 19/02/2016
Nell’analizzare il mio sito e nel dare valore ai contenuti, ho trovato un articolo del Sole 24Ore a firma di Lucilla Vazza che fa riferimento all’Architettura dell’informazione sanitaria rispetto al Nuovo Sistema Informativo Sanitario (NSIS).
L’Architettura dell’informazione, infatti, migliora le risposte al cittadino ma da ordine anche alle informazioni che un Governo deve avere per rendere servizi migliori al cittadino stesso. Servizi, che oggi più che mai, devono essere razionalizzati.
Nuovo sistema informativo sanitario
Un tassello tecnico-operativo che mancava e che presto si aggiungerà al complicatissimo puzzle che forma il Nuovo sistema informativo sanitario, il fantomatico Nsis.
Il 3 agosto 2016 è stato inviato al vaglio della Conferenza Stato-Regioni, lo schema di decreto con l’infrastrutturazione e il disciplinare tecnico del monitoraggio della rete di assistenza (Mra). Le regole e l’architettura infrastrutturale che consentiranno la circolazione dei flussi informativi sulle strutture che operano a tutti i livelli d’assistenza. Informazioni a 360 gradi sulle prestazioni erogate e sulle risorse utilizzate. Così sarà possibile il monitoraggio dell’intera rete di assistenza sanitaria con l’obiettivo della gestione dell’enorme patrimonio informativo.
Il Mra dovrà agevolare il raggiungimento degli obiettivi di governo – e di razionalizzazione della spesa – da parte dei diversi livelli: ministeriale, regionale e aziendale. Ma anche dare conto degli obiettivi di comunicazione e informazione da e verso il cittadino.
Il sistema Mra è la «super anagrafe», l’asse portante del sistema informativo per tutto ciò che riguarda il personale degli enti e le aziende del Ssn come deciso nel protocollo d’intesa interministeriale dell’11 marzo 2011.
Una architettura dell’informazione per il brand
Ciascun ramo, ciascun mercato commerciale ha le sue caratteristiche ed è necessario un periodo di studio per capire. L’architetto dell’informazione, così come il SEO, ha bisogno di analizzare in profondità quali sono gli obiettivi da raggiungere. Le variabili per cui, oggi, le cose non funzionano, sono talmente ampie che tutto dipende da molti fattori.
In passato
Fino a qualche anno fa i progetti di siti web venivano calati dall’alto, cosa che tra l’altro accade tutt’ora mentre scrivo. Il committente (il brand) veniva convinto da qualcuno che fosse necessario avere un sito web. Lo commissionava ad un “informatico”, generalmente uno sviluppatore che gli creava il sito web. Il produttore, l’ufficio marketing, sapevano cosa voleva il cliente e davano loro quel prodotto. Che fosse un alimento, una informazione o un sito web, di prodotto come quello presentato ce n’era uno solo e il consumatore si beccava quello.
Il futuro è adesso
Oggi che di prodotti uguali e simili ce ne sono a centinaia il produttore non conosce più il cliente. Oggi, che di informazioni e notizie siamo sommersi, è necessario conoscere l’utente. E per conoscerlo dobbiamo ascoltarlo. E’ necessario fare una ricerca dei bisogni. Questa ricerca viene fatta anche dagli architetti dell’informazione. Solo in questo modo è possibile organizzare meglio le informazioni e migliorare l’esperienza dell’utente e la sua capacità di comprensione delle informazioni.
L’utente, che un tempo era il consumatore, oggi, è molto di più. L’utente è un ente attivo della creazione del web. Prima di consumare e di spendere valuta il prodotto, vuole sapere cosa c’è dentro il prodotto. Vuole sapere cosa e chi c’è dietro e magari si chiede pure se i proprietari dell’azienda stanno facendo qualcosa di etico a casa loro.
La mia architettura dell’informazione sonora
Se dunque l’ architettura dell’informazione è la disciplina che si occupa di progettare, costruire e organizzare ecosistemi digitali (questa la mia definizione preferita), l’ architettura dell’informazione sonora si occupa di analizzare e organizzare tutte quelle informazioni che udiamo, riceviamo ed emettiamo attraverso mezzi acustici.
Queste esperienze acustico/sonore oggi non riguardano soltanto ed esclusivamente le esperienze musicali ma anche le interfacce sonore tra l’uomo e i nostri dispositivi, soprattutto mobili.
Ancora meglio. L‘ architettura dell’informazione sonora si occupa di tutti quei suoni che, nell’interazione uomo – macchina, sono significanti e assumono significato.
Assistenza vocale e interfacce sonore
Assistenza vocale in italiano, le interfacce conversazionali e infine ma ormai in primo piano gli smart speaker. Senza dimentare chatbot, applicazioni sonore, intelligenza artificiale (solo dal lato di esplicazione sonora). In senso più largo le conversazioni e l’ascolto attivo utile ad una migliore progettazione di un sito, di uno spazio, di una esperienza.
Il suono crea linguaggi e musiche; la musica crea contesti, viene prodotta da sistemi, risuona in ecosistemi.
“E’ nella realtà che si sviluppa e si evolve l’uomo”
Conclusioni
Se sei giunto fin qui, oltre le 6000 parole avrai sicuramente capito cosa sia l’architettura dell’informazione e spero di averti trasmesso la sua importanza. Per me, personalmente, è stato evidente fin da subito. Se dunque ti ho convinto spero tu possa essere tra coloro con cui si potrà lavorare e collaborare in futuro. Quando in Italia si capirà l’importanza di questa disciplina ci sarà spazio per tutti.
Nel frattempo spero tu segua questo blog e l’architettura dell’informazione sonora.

